30代・40代の高血圧、実はめずらしくない
「まだ若いのに高血圧なんて」と驚く方は少なくありません。しかし、高血圧は中高年だけの病気ではなく、働き盛りの世代にも確実に広がっています。
日本の高血圧患者数は約4,300万人にのぼると推計されており、その多くが適切な管理を受けていない状態にあります(Hisamatsu et al., 2020)。特に注目すべきは、比較的若い世代における血圧の高さです。
日本では30代男性の3人に1人が高血圧予備群
同研究によれば、30代男性の約33%が「血圧高値」(収縮期血圧130〜139 mmHg または拡張期血圧80〜89 mmHg)に相当する状態にあります。これは健診で「要注意」と指摘される水準で、放置すれば本格的な高血圧に移行するリスクがあります。
さらに、拡張期血圧(下の血圧)は30〜40代の男性で上昇する傾向が顕著で、「若いからまだ安心」という考え方は統計的に根拠がないといえます(Hisamatsu et al., 2020)。
男性は40代、女性は50代以降に有病率が急増する
男性の高血圧有病率は40代から急増し、女性では閉経後の50代以降に上昇が加速します。女性ホルモン(エストロゲン)には血管を保護する作用があるため、閉経前の女性は男性に比べて高血圧になりにくい傾向があります。しかし、男性はその恩恵を受けられないため、30〜40代からの予防と早期発見が特に重要です。
なぜ若いのに高血圧になるのか?5つの原因
若年・中年層の高血圧には、生活習慣に由来するものから、見逃されやすい病的な原因まで、複数の要因が絡み合っています。以下に代表的な5つの原因を解説します。

① 職場ストレスと自律神経の乱れ
慢性的なストレスは交感神経を持続的に刺激し、心拍数と末梢血管抵抗を高めることで血圧を上昇させます。特に「要求は高いが裁量権が低い」という仕事環境(ジョブストレイン)は、血圧に影響を与えることがあります。
職場ストレスと血圧に関する大規模な統合解析によれば、ジョブストレインを持つ労働者は、そうでない人に比べて収縮期の自由行動下血圧が平均3.43 mmHg高いことが明らかになっています(Landsbergis et al., 2013)。一見小さな差に思えますが、この程度の血圧上昇でも長期間続けば心血管リスクを高めることが知られています。
② 塩分過多・外食中心の食生活
日本人の食塩摂取量は、国際的な推奨値(WHO:5g/日未満)と比べてまだ高い水準にあります。日本高血圧学会のガイドライン(JSH2019)では、高血圧患者における食塩摂取量の目標を1日6g未満と定めており、特にラーメン・丼物・定食など外食が多い30〜40代の食生活は塩分過多になりやすい傾向があります。
塩分は腎臓での水分保持を促し、循環血液量を増やすことで血圧を上昇させます。また、塩分感受性の高い人では、より少量の塩分でも血圧が上がりやすいことが知られています。
③ 運動不足と内臓脂肪の蓄積
運動不足はそれ自体が独立した高血圧リスク因子ですが、肥満(特に内臓脂肪型肥満)と組み合わさることでリスクがさらに高まります。内臓脂肪が蓄積すると、レニン・アンジオテンシン・アルドステロン系(RAAS)と呼ばれる血圧調節機構が過剰に活性化され、血管を収縮させるホルモンが増えることで血圧が上がります。
また、脂肪組織から分泌されるアディポカインの一部は炎症を促進し、血管内皮機能を低下させます。その結果、血管の柔軟性が失われ、心臓はより強い力で血液を送り出す必要が生じます。
④ 睡眠不足・睡眠時無呼吸症候群(SAS)
睡眠不足と高血圧の関係は、大規模な研究で繰り返し確認されています。104万人以上を対象とした統合解析によると、睡眠時間が7時間未満の場合、高血圧の発症リスクは1.07倍(7〜8時間と比較)、5時間未満ではさらに1.11倍に上昇することが示されています(Hosseini et al., 2024)。
加えて、睡眠時無呼吸症候群(SAS)は、高血圧の見逃されやすい原因の一つです。SASによる夜間の低酸素状態と覚醒反応は交感神経を繰り返し刺激し、昼夜を問わず血圧を上昇させます。日中に強い眠気がある、いびきをよく指摘される、という方は、SASを疑う必要があります。
⑤ 見逃されやすい「二次性高血圧」
高血圧の大部分(約90%)は生活習慣や遺伝的要因によって生じる「一次性(本態性)高血圧」ですが、10〜30%程度は腎臓・内分泌疾患など、特定の病気が原因となる「二次性高血圧」です。
若年高血圧における二次性高血圧の割合は成人全体より高く、18〜40歳の高血圧患者を対象とした研究では、実に29.6%が二次性高血圧と診断されています(de Freminville et al., 2024)。その内訳は原発性アルドステロン症が最多(54.8%)で、次いで腎血管性高血圧(18.4%)と続きます。
二次性高血圧は、原因となる病気を治療することで血圧が正常化する可能性があります。若い年齢での高血圧、薬が効きにくい高血圧、低カリウム血症を伴う高血圧などは、二次性高血圧のスクリーニングを行うことが重要です。
「若いから大丈夫」は危険——放置するとどうなるか
高血圧は自覚症状がほとんどないため、「数値が多少高くても、体は全然つらくない」と感じる方が多くいます。しかしその間にも、血管への負荷は静かに蓄積されています。
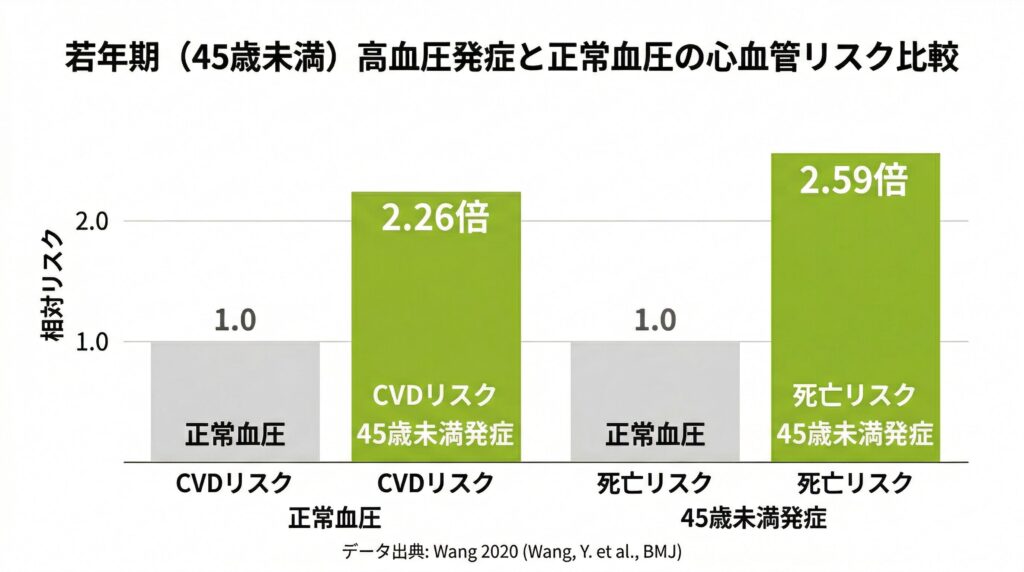
45歳未満での発症は心血管リスクが2倍以上に
若い年齢で高血圧を発症することは、長期的な健康リスクの観点からきわめて重要な問題です。大規模なコホート研究の統合解析によれば、45歳未満に高血圧を発症した人は、正常血圧の人と比べて心血管疾患(脳卒中・心筋梗塞など)の発症リスクが2.26倍、全死因死亡リスクが2.59倍に達することが示されています(Wang et al., 2020)。
この数字は、高血圧の発症が若ければ若いほど、血管が長期間にわたって高い圧力にさらされ続けることを意味しています。つまり、「若い今はまだいい」という判断が、将来の心臓・脳・腎臓へのダメージを取り返しのつかないものにしていく可能性があります。
動脈硬化が静かに進む
高血圧が続くと、血管の内壁(内皮)が繰り返し傷つけられ、動脈硬化が加速します。動脈が硬くなることで、心臓はさらに強い力で血液を押し出さなければならなくなり、心肥大や心不全のリスクが高まります。また、腎臓の糸球体にかかる圧力が高まることで、慢性腎臓病(CKD)へと進行することもあります。
これらの変化は長年かけてゆっくりと進むため、症状として現れるころにはすでにダメージが相当進んでいるケースも少なくありません。若いうちに気づいて対処することが、将来の生活の質を守るうえで最も効果的な方法です。
40代高血圧の改善策——今すぐできることから始める
生活習慣の修正は、薬を使わずに血圧を下げるための第一歩です。日本高血圧学会のガイドライン(JSH2019)では、生活習慣の修正だけで降圧薬1剤分に相当する降圧効果が得られる場合があることが示されています。
週150分の有酸素運動で血圧を下げる
有酸素運動には降圧効果があることが、複数の比較試験(RCT)とその統合解析によって確認されています。目安は中等度の強度(早歩きや軽いジョギングなど、会話ができる程度)で、週合計150分以上が推奨されています。継続的な有酸素運動によって、収縮期血圧を約4〜8 mmHg低下させる効果が期待できます。
一度に30分以上の運動が難しい場合も、10分程度を1日複数回に分けた「細切れ運動」でも同様の効果があるとされています。通勤時の一駅分の徒歩や、昼休みの散歩から始めることが現実的な選択肢になります。
塩分を1日6g未満に減らす
食塩制限は、特に塩分感受性の高い人(日本人に多い)で高い降圧効果が得られます。JSH2019では1日6g未満の食塩摂取を目標としていますが、まずは日々の食事に含まれる塩分量を把握することが重要です。
外食では1食で3〜5g以上の食塩を摂ることも珍しくありません。具体的には、汁物を毎日飲むのをやめる、麺類の汁を飲み干さない、調味料を「かける」から「つける」に変える、といった積み重ねが効果的です。
睡眠の質を上げ、SASを疑ったら受診を
7時間以上の質の良い睡眠を確保することが、高血圧予防・改善の観点からも重要です。就寝1〜2時間前にスマートフォンやPCを控える、寝室の温度・湿度を整える、といった睡眠衛生を整えることが助けになります。
いびきが激しい、日中の眠気が強い、起床時に頭痛がある、といった症状がある場合は睡眠時無呼吸症候群(SAS)を疑う必要があります。SASによる高血圧は、CPAP(持続陽圧呼吸療法)によって血圧の改善が期待できます。治療前に適切な検査・診断を受けることが重要です。
いつ病院に行くべきか・何科を受診するか
「どの程度の血圧なら受診が必要か」は、多くの方が気になる点です。ガイドラインに基づいた目安を以下に整理します。
受診を急ぐべき数値・症状
家庭で測定した血圧が135/85 mmHg以上(診察室血圧では140/90 mmHg以上)が続く場合は、内科を受診することをおすすめします。特に以下のケースは早めの受診が必要です。
- 血圧が160/100 mmHg以上の高値が複数回確認されている
- 頭痛・視力の変化・息切れなどの症状を伴う
- 若年(40歳以下)での高血圧
- 健診などで低カリウムを指摘されたことがある(原発性アルドステロン症を疑う)
- 健診などで腎機能異常・血尿を指摘されたことがある(腎性高血圧を疑う)
180/120 mmHg以上の高度な高血圧は「高血圧緊急症」の可能性があり、頭痛・吐き気・視力障害・胸痛などを伴う場合は、速やかに救急受診が必要です。
内科で受けられること
一般内科では、問診・血圧測定・血液検査・尿検査などから高血圧の原因評価と心血管リスクの把握を行います。二次性高血圧が疑われる場合は、専門的なホルモン検査に進むこともあります。
「減塩や運動をある程度実践しているのに血圧が下がらない」という方も、ぜひ一度受診して原因を確認することをおすすめします。
MIZENクリニックは夜22時まで(院によって異なります)・日曜も対応しており、仕事終わりや週末でもご相談いただけます。
まとめ
30〜40代で高血圧を指摘されることは、決してまれではありません。その原因は生活習慣(ストレス・塩分・運動不足・睡眠不足)から、見逃されやすい二次性高血圧まで多岐にわたります。
重要なのは、若いうちに高血圧を発症するほど、心血管疾患リスクが高くなるという事実です。「症状がないから大丈夫」と放置せず、まずは生活習慣の改善を始めつつ、気になる場合は内科を受診することが、将来の健康を守る第一歩になります。
なお、自己判断で市販の血圧降下剤を使用することは推奨しません。降圧治療は原因と全身の状態を評価したうえで、医師と相談しながら進めることが大切です。
参考文献
- Hisamatsu T, et al. (2020). Burden and determinants of hypertension among Japanese adults: results from a nationwide survey of representative samples. Hypertension Research, 43(6), 556–567. https://doi.org/10.1038/s41440-019-0378-z
- Hosseini MS, et al. (2024). Sleep duration and risk of hypertension: a dose–response meta-analysis of 1,040,888 participants. Journal of Clinical Hypertension. https://doi.org/10.1111/jch.14813
- de Freminville JB, et al. (2024). Prevalence and causes of secondary hypertension in young adults with newly diagnosed hypertension: the HYCARE study. Hypertension, 83(3), 580–590. https://doi.org/10.1161/HYPERTENSIONAHA.123.21954
- Landsbergis PA, et al. (2013). Work organization, job strain, and systolic blood pressure: a cross-lagged analysis in a sample of Swedish workers. Scandinavian Journal of Work, Environment & Health, 39(2), 143–153. https://doi.org/10.5271/sjweh.3320
- Wang Y, et al. (2020). Hypertension onset age and cardiovascular disease risk: a cross-cohort study. Journal of the American College of Cardiology, 75(23), 2921–2930. https://doi.org/10.1016/j.jacc.2020.04.038
- 日本高血圧学会. (2019). 高血圧治療ガイドライン2019(JSH2019). ライフサイエンス出版.
MIZENクリニック
健診で高血圧を指摘された方、血圧が気になる方は
お気軽にご予約ください。夜間・土日も対応しています。
または、自宅・職場から
※ 各院の診療時間はリンク先でご確認ください